Содержание:
Одной из разновидностей рака крови является хронический лимфоцитарный лейкоз (ХЛЛ). Его также называют лимфоидным. А еще встречается название «лимфома малых лимфоцитов». Суть заболевания заключается в том, что мутации затрагивают В-лимфоциты, то есть, клетки, уже прошедшие определенную стадию созревания.
Данную патологию не следует путать с лимфобластной лейкемией, поражающей незрелые клетки. Это заболевание относится к категории острых, хронического лимфобластного лейкоза не существует.
Что же происходит с клетками, пораженными патологическим процессом? Они не могут созреть до конца, а значит, выполнять возложенные на них функции в системе кроветворения, то есть, противостоять инфекциям. Размножаясь и накапливаясь в костном мозге и крови, они вытесняют здоровые клетки. Уровень лимфоцитов в крови снижается, больной становится восприимчив к инфекционным заболеваниям. Со временем снижаются и другие показатели – количество эритроцитов, тромбоцитов. Это приводит к таким угрожающим жизни состояниям как тромбоцитопения и тяжелая анемия.
В агрессивную форму ХЛЛ переходит редко, хотя такие случаи в медицине встречаются. Невзирая на то, что эта патология имеет низкий уровень злокачественности, она опасна тем, что на фоне критического снижения иммунитета у пациента могут развиваться вторичные опухоли – более агрессивные и неохотно поддающиеся лечению.
По статистике данный вид лейкемии является наиболее распространенным среди взрослых – его доля составляет 35-50% от всех лейкозов. Наиболее подвержены риску развития заболевания люди старше 60 лет (около 70% от всех заболевших). Поэтому в развитых странах, где продолжительность жизни высока, лимфатический лейкоз хронического течения встречается чаще, чем в странах третьего мира с низкой продолжительностью жизни. Зато вероятность встретить пациента моложе 35 лет с ХЛЛ стремится к нулю.
Мужчин эта патология поражает почти в 2 раза чаще, чем женщин, а европейцев и американцев – чаще, чем азиатов
Предпосылки возникновения хронического лимфоцитарного лейкоза
Причины, по которым человек заболевает ХЛЛ, на сегодняшний день точно не выявлены. Основной версией является наследственность. Установлено, что данная онкологическая патология в 7 раз чаще поражает пациентов, в семейном анамнезе которых уже имеется подобное заболевание. При этом конкретные гены или их комбинация, повреждение которых приводит к развитию хронического лимфолейкоза, на данный момент не определены.
Также прослеживается связь между возникновением хронического лимфолейкоза и воздействием определенных химических соединений – пестицидов и гербицидов.
Не выявлена причинно-следственная связь между промышленными и бытовыми канцерогенами, воздействием ультрафиолетового и ионизирующего излучения и возникновением ХЛЛ. Поэтому исследования по определению точных причин развития этой патологии продолжают активно вестись.
Наиболее частые симптомы хронического лимфоцитарного лейкоза
Опасность заболевания заключается в том, что на протяжении длительного времени оно может развиваться бессимптомно. Иногда проявляются незначительные отклонения в анализе крови, которые нередко приписывают иным, менее серьезным болезням. Тем более, что первые признаки почти всегда являются неспецифичными. Это, в частности, слабость, общее недомогание, бледность кожных покровов, повышенная потливость, потеря аппетита и веса, которые можно списать на стресс, хроническую усталость или гормональный сбой.

Более выраженные симптомы начинают проявляться по мере прогрессирования лимфоцитарной лейкемии. Среди них выделяют:
- увеличение лимфатических узлов. Вначале изменения затрагивают лимфоузлы, расположенные близко к коже, например, шейные и паховые. При пальпации они безболезненны, но хорошо прощупываются и имеют тестообразную текстуру. Со временем поражаются и глубоко расположенные узелки – внутрибрюшные и внутригрудные;
- гепатомегалия и спленомегалия. Под этими терминами подразумевается увеличение печени и селезенки больного. Изменения хорошо видны на УЗИ и могут даже прощупываться при мануальном обследовании. Кроме того, пациента беспокоят тошнота, боль в подреберье с обеих сторон, нередко возникает желтуха;
- анемия. Она появляется вследствие снижения количества эритроцитов в крови и сопровождается целым симптомокомплексом: слабостью, сонливостью, головокружениями и обмороками, одышкой, ознобом, помутнением зрения, болями различной локализации, плохим заживлением ран и другими;
- тромбоцитопения. Состояние, появляющееся в результате снижения в крови пациента количества тромбоцитов и проявляющееся кровотечениями, синяками, кровоподтеками, невозможностью остановить кровь даже при поверхностных мелких травмах кожи;
- гранулоцитопения. Вследствие уменьшения количества гранулоцитов иммунная система пациента начинает работать менее эффективно, любые инфекционные заболевания вызывают серьезные осложнения;
- аутоимунные цитопении, вызванные образованием клеток-антител к гемопоэтической ткани организма. Они могут приводить к опасным для жизни пациента кровотечениям и иным состояниям.
Диагностика хронического лимфоцитарного лейкоза

Основными методами диагностики лимфоидного лейкоза являются:
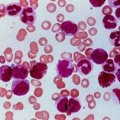
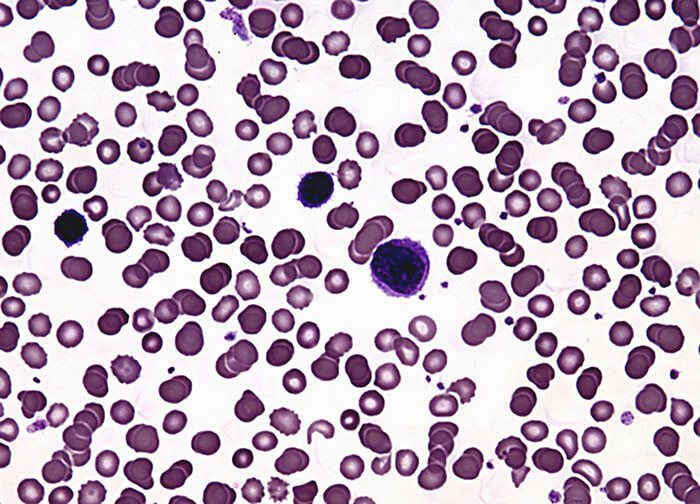
- общий клинический анализ периферической крови, позволяющий определить количество лейкоцитов, лимфоцитов, тромбоцитов, эритроцитов и других специфических клеток, а также СОЭ;
- биохимический анализ крови, помогающий выявить отклонения в работе внутренних органов и иммунной системы;
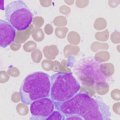
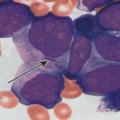
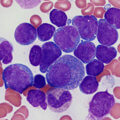
- миелограмма. На ней исследуется биоптат, забранный из костного мозга. Данный анализ позволяет определить, какой процент красных кровяных телец замещен атопичными лимфопролиферативными клетками. Миелограмма позволяет не только подтвердить диагноз, но и с достаточно высокой достоверностью определить стадию заболевания;
- иммунофенотипирование. Это исследование дает специалистам возможность выявить специфические маркеры, присущие ХЛЛ.
Помимо перечисленных методов, в диагностике хронического лимфоцитарного лейкоза могут применяться рентгенография, компьютерная томография, УЗИ и МРТ, а также биопсия лимфоузлов и цитогенетические исследования.
Для определения стадии патологии разработана и успешно используется система Rai. Она позволяет довольно точно стадировать хронический лимфоцитарный лейкоз по определенным критериям:
- стадия 0: показатели лимфоцитоза составляют 5×109/л и не снижаются более 4 недель. При этом иные признаки заболевания отсутствуют;
- стадия I: к абсолютному лимфоцитозу добавляются увеличенные лимфоузлы;
- стадия II: помимо вышеперечисленных симптомов, наблюдается увеличение селезенки и печени;
- стадия III: уровень гемоглобина снижается до 100 и менее г/л, при этом сохраняется абсолютный лимфоцитоз, могут быть увеличены лимфоузлы и внутренние органы;
- стадия IV: к перечисленным признакам добавляется выраженная тромбоцитопения.
Стадии с нулевой по вторую включительно характеризуются низкой или промежуточной степенью риска. Третью и четвертую относят к высокому уровню риска для пациента.
Как лечится хронический лимфолейкоз?
На начальных стадиях, когда пациент чувствует себя удовлетворительно и сохраняет нормальное качество жизни, специфическое лечение хронического лимфоцитарного лейкоза не требуется. Больному рекомендуют откорректировать рацион питания и режим дня, а также регулярно проходить обследование у онколога-гематолога.
Если же состояние ухудшается, показатель количества лейкоцитов в крови растет, увеличиваются лимфатические узлы, печень и/или селезенка, течение патологии отягощается теми или иными осложнениями, пациенту, как правило, назначается комплексная медикаментозная химическая терапия.
Препаратами выбора в этом случае являются флудабарин, циклофосфамид, ритуксимаб и хлорамбуцил. Применяют их в следующих комбинациях:
- FCR. Наиболее распространенная комбинация из флудабарина, циклофосфамида, ритуксимаба;
- СОР. Комбинация, которую используют в случаях, когда на фоне основного лечения онкологическая патология крови продолжает прогрессировать. Помимо циклофосфамида, в схему лечения добавляются винкристин и преднизолон;
- СНОР. Если с помощью предыдущего протокола не удалось достичь улучшения состояния больного, к схеме добавляется еще и адриабластин.
Химиотерапевтические противолейкозные препараты преимущественно вводятся в виде внутривенных инъекций.
Помимо медикаментозного лечения при ХЛЛ применяется также лучевая терапия. Она заключается в локальном облучении отдельных участков и назначается на поздних стадиях заболевания, при увеличении лимфоузлов и селезенки, при высоком уровне лейкоцитов и наличии анемии и тромбоцитопении. Также радиотерапия показана в тех случаях, когда с помощью химиотерапии не получилось добиться прогресса.
Если селезенка больного имеет аномально большие размеры, а лечение глюкокортикоидами не принесло результата, может быть назначена операция по удалению этого органа.
Прогноз при ХЛЛ
К сожалению, вылечить хронический лейкоцитарный лейкоз полностью невозможно – даже при правильно подобранном лечении заболевание может прогрессировать, правда, значительно медленнее, нежели без медицинской помощи.
Позитивным результатом терапии считается достижение полной или хотя бы частичной ремиссии.
При полной ремиссии симптомы интоксикации организма полностью прекращаются, размеры лимфоузлов, печени и селезенки возвращаются в норму, показатели анализа крови приближаются к нормальным (гемоглобин – более 100 г/л, нейтрофилы – более 1,5×109/л, тромбоциты – более 100×109/л), а количество лимфоидной ткани в миелограмме составляет не более 30%. Чтобы лечащий врач получил основание говорить о полной ремиссии, такое состояние должно наблюдаться не менее двух месяцев.
Если же в течение двух месяцев у пациента сохраняется состояние, при котором размеры лимфатических узлов и селезенки уменьшились в два раза по сравнению с изначальными, показатели лимфоцитов согласно результатам анализа крови также снизились вдвое, а уровень гемоглобина, тромбоцитов и нейтрофилов приблизились к норме, можно говорить о частичной ремиссии.
При условии, что после прохождения полного курса лечения состояние больного не изменилось ни в лучшую, ни в худшую сторону, имеется основание вести речь о стабильном протекании ХЛЛ. А если состояние и самочувствие пациента после терапии ухудшились, появились дополнительные симптомы, а те, которые имелись ранее, усилились, активизировались хронические заболевания, приходится констатировать прогрессирование онкопатологии.
Статистика утверждает, что больные с ХЛЛ в целом живут дольше, нежели пациенты с острыми формами. Хотя во многом прогноз при хроническом лимфоцитарном лейкозе зависит от возраста, стадии заболевания, на которой было начато лечение, наличия других онкопатологий и ряда иных факторов.
При ранней диагностике и адекватном лечении ремиссия наступает в 95% случаев. Пациент может прожить, сохранив приемлемое качество жизни, до 10 и даже иногда более 10 лет. Если же заболевание выявлено на поздних стадиях либо если организм не слишком хорошо откликается на терапию, прогноз выживаемости значительно сокращается и не превышает 3-5 лет. Вот почему особенно важно как можно раньше, при появлении первых признаков болезни, обратиться к врачу, пройти полное обследование и получить результативное лечение.