Содержание:
Рассмотрим эту онкопатологию максимально подробно.
Острый лимфобластный лейкоз у детей: что это такое?
Суть заболевания заключается в следующем. До того, как пойти по одному из путей развития и стать полноценным лимфоцитом, клетка находится в красном костном мозге в зародышевом состоянии. Ее называют клеткой-предшественницей или незрелой клеткой.
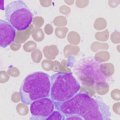
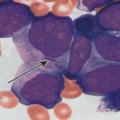
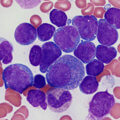
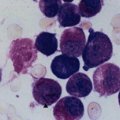
Если на этой стадии клетка подверглась мутации, она перестает развиваться по предусмотренному сценарию и приобретает черты атипичности. Такие видоизмененные клетки называют бластами или лимфобластами.

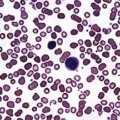
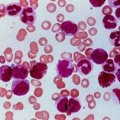
Бластная клетка начинает активно делиться и размножаться, угнетая деление других, здоровых клеток. Множественные лимфобласты заполняют собой костный мозг, затем выходят за его пределы, в кровяное русло пациента, и с током крови разносятся по всему организму. В результате состав крови меняется, а органы и ткани не получают нужного питания. Первыми в такой ситуации страдают лимфоузлы, печень, селезенка и головной мозг – именно сюда в первую очередь направляются лимфобласты.
Сопутствующей патологией, ускоряющей развитие злокачественного процесса в красном костном мозге и крови, являются мутации генов, отвечающих за апоптоз, – гибель клеток с нарушениями в ДНК.
В среднем, время от начала деления бласта до появления первых выраженных симптомов при ОЛЛ составляет 2-3 года.
Стадии ОЛЛ у детей
Теперь, рассказав в целом о том, что это – лимфобластный лейкоз у детей, можем детализировать информацию. В медицинской классификации выделяют несколько стадий этой онкологической патологии.

- Начальный период со слабовыраженными симптомами. На этом этапе ОЛЛ у детей диагностируется в единичных случаях.
- Развернутая стадия патологии. Ее также называют первично-активной. Симптомы становятся заметными, более того, они появляются одновременно или один за другим. Именно на этой стадии у детей чаще всего и выявляют острую лейкемию лимфобластного типа.
- Стадия ремиссии. Для нее характерно удовлетворительное самочувствие пациента и снижение количества бластных клеток в крови. Если этот показатель колеблется в пределах 5-20%, принято говорить о неполной ремиссии. Если же атопичных клеток в крови больного менее 5% — можно вести речь о полной ремиссии.
- Стадия рецидива. О ней врачи говорят при обострении болезни в стадии ремиссии, а также при проявлении вторичных нарушений, связанных с основным заболеванием.
- Терминальная стадия. Самый сложный и тяжелый этап детского рака крови по лимфобластному типу с большим количеством бластных клеток, критичным угнетением кроветворной системы и жизнеугрожающими состояниями.
- Стадия выздоровления. Встречается нечасто, чаще всего, у пациента наступает длительная устойчивая ремиссия. Тем не менее в отдельных случаях врачи имеют основание говорить о полном выздоровлении. Его подтверждают нулевой уровень бластов в крови, полное отсутствие клинических проявлений ОЛЛ и последствий заболевания.
Детская острая лейкемия лимфобластного типа: предпосылки возникновения
Достоверно причины острого лимфобластного лейкоза у детей до сих пор не известны. При одинаковых исходных данных и жизненных обстоятельствах у одного ребенка процесс может запуститься, а у второго – нет.

Предположительно предпосылками для проявления ОЛЛ являются:
- наследственные факторы. Сюда входят генетические мутации, хромосомные патологии, врожденные дефекты генов, а также наличие иных генетических заболеваний, например, синдрома Дауна, анемии Фанкони, некоторых других;
- врожденный иммунодефицит;
- воздействие ионизирующего излучения (радиации) как на самого ребенка, так и на мать во время беременности;
- накапливание в организме солей тяжелых металлов, а также пестицидов, гербицидов и промышленных канцерогенов;
- определенные вирусы – Эпштейн-Барр, вирус папилломы человека некоторых видов, герпес и другие;
- прием ребенком или женщиной во время вынашивания плода большого количества нестероидных противовоспалительных препаратов и антибиотиков, а также иммуносупрессоров и цитостатиков, например, в рамках лечения другого онкологического заболевания.
В группу высокого риска по острому лейкозу лимфобластного типа входят дети мужского пола европеоидной расы в возрасте от 2 до 5 лет, близким родственникам которых уже было диагностировано данное заболевание.
Симптомы лимфобластного лейкоза у детей
На ранних стадиях заболевание проявляется неспецифически: первыми возникают признаки интоксикации организма. Пациент может испытывать:
- легкое недомогание по типу простудного;
- вялость, быструю утомляемость, сонливость;
- приступы жара и потливости;
- небольшое повышение температуры тела.

Именно по причине типичности первых признаков ОЛЛ редко диагностируется на этой стадии. Как правило, ребенка лечат от ОРЗ и ОРВИ.
По мере развития онкопатологии симптомы острого лимфобластного лейкоза у детей становятся все более выраженными. Среди них чаще всего встречаются:
- учащенное сердцебиение и одышка при минимальных нагрузках и в покое;
- побледнение кожных покровов и слизистой;
- шумы в сердце;
- потеря аппетита и значительное снижение массы тела, замедление или остановка роста;
- гнойники, некрозы и другие процессы, свидетельствующие о нарушениях в иммунной системе. Они затрагивают кожу, слизистые и внутренние органы;
- склонность к частым простудам;
- боли в животе;
- длительные наружные кровотечения из носа, десен, ссадин и ран, внутренние кровотечения, которые определяются по наличию следов крови в кале и моче, подкожные гематомы, не рассасывающиеся в течение продолжительного времени;
- увеличение лимфоузлов, размеров печени и селезенки;
- костные боли и боли в суставах;
- головные боли, тошнота и рвота, слабость шейных мышц.
У мальчиков могут увеличиваться тестикулы.
На поздних стадиях заболевания при отсутствии лечения или несоблюдении клинических рекомендаций лечащего врача могут проявиться нарушения слуха, зрения, речи, психики. Наиболее тяжелым состоянием при детском ОЛЛ является кома.
Как диагностируют и лечат острый лимфобластный лейкоз у детей?
Традиционно диагностика этого заболевания начинается с анализов. Для исследования осуществляется забор крови. Общий анализ определяет наличие заболевания. С помощью биохимии крови уточняют его стадию и степень запущенности.
Также врач-гематолог может направить маленького пациента на сдачу анализа мочи на белок, лейкоциты и бактерии.

Наиболее показательным в диагностике ОЛЛ является забор костного мозга для биопсии с последующим составлением миелограммы. Она позволяет не только установить диагноз, но и определить стадию онкопроцесса по процентному содержанию бластов в биоматериале.
Кроме того, в диагностике острой лимфобластной лейкемии у детей часто используют:
- спинномозговую пункцию для исследования ликвора;
- генетические исследования;
- УЗИ, МРТ, рентгенографию – эти методы направлены не на постановку диагноза, а на определение степени повреждения различных органов и тканей;
- по показаниям – консультации других профильных специалистов (лора, окулиста, невролога, кардиолога).
Основным методом лечения острого лимфобластного лейкоза у детей, как и у взрослых, выступает комплексная химиотерапия. Согласно утвержденному в России протоколу она состоит из нескольких этапов:
- подготовительной фазы – ее цель заключается в постепенном медленном снижении количества атопичных клеток с минимально возможным вредом для организма;
- индукции ремиссии – она направлена на интенсивное снижение количества бластных клеток в крови и костном мозге пациента;
- консолидация ремиссии – применяется для закрепления достигнутого результата;
- реиндукция ремиссии – назначается в случае рецидива;
- поддерживающая терапия.
На фоне химиотерапии больной, как правило, получает сопроводительное лечение, облегчающее его состояние. Сюда может входить прием противорвотных препаратов, введение поддерживающих инфузий, переливание плазмы крови, вливание клеточной массы, а также прием антибиотиков – если вследствие сниженного иммунитета в организме ребенка развивается та или иная инфекция.
Достаточно эффективным, хоть и менее распространенным в силу сложности и дороговизны проведения является трансплантологическое лечение – пересадка костного мозга, стволовых клеток, пуповинной и периферической крови. С этим биоматериалом пациент получает здоровые клетки, которые, размножаясь, увеличиваются в объеме и постепенно вытесняют поврежденные раковые клетки. В ряде случаев трансплантацию биоматериала донора назначают в качестве следующего этапа лечения после проведенной химиотерапии.
Иногда, по показаниям врача, ребенку, прошедшему необходимое количество курсов химиотерапевтического лечения, может быть назначена лучевая терапия ЦНС, заключающаяся в облучении головного мозга.
Обратите внимание: детям, у которых диагностирован зрелоклеточный острый лимфобластный лейкоз, лечебные процедуры не назначаются исходя из вышеописанного протокола. Для них более эффективен протокол лечения неходжкинских лимфом.
Медицинский прогноз при остром лимфобластном лейкозе у детей зависит от возраста пациента и уровня бластоза. Для детей в возрасте от года до 9 лет он достаточно благоприятен, особенно, если количество атопичных клеток невелико, центральная нервная система не затронута, а организм охотно откликается на химиотерапию.
Наиболее неблагоприятный прогноз получают дети возрасте старше 9 лет и новорожденные с высоким уровнем бластов в крови, красном костном мозге, ликворе и вовлеченностью в процесс головного мозга, демонстрирующие слабый ответ на химиотерапию.
В среднем же пятилетняя выживаемость детей с ОЛЛ составляет 85-90%, что почти в два раза больше, чем у взрослых пациентов с аналогичным диагнозом.