Содержание:
 Одной из разновидностей такого распространенного заболевания как воспаление легких является абсцедирующая пневмония. По сути, она не относится к первичным патологиям, а возникает как осложнение после обычной пневмонии. Чаще всего такое осложнение дают бактериальная и аспирационная формы болезни. Однако возникновение гнойной пневмонии вследствие вирусной и грибковой форм заболевания также возможно.
Одной из разновидностей такого распространенного заболевания как воспаление легких является абсцедирующая пневмония. По сути, она не относится к первичным патологиям, а возникает как осложнение после обычной пневмонии. Чаще всего такое осложнение дают бактериальная и аспирационная формы болезни. Однако возникновение гнойной пневмонии вследствие вирусной и грибковой форм заболевания также возможно.
В зависимости от места и площади поражения различают долевое и тотальное, одно- или двустороннее гнойное воспаление легких.
Суть патологии заключается в том, что в процессе сложного течения воспаления легких в легочной ткани образуются гнойные полости небольшого размера – до 2 см, одна или несколько. По мере прогрессирования заболевания эти очаги соединяются между собой, приводя к сложнообратимому процессу – гниению легкого.
Если же диаметр очага поражения превышает 2 см – пульмонологи уже ведут речь об абсцессе легкого.
Паренхимозная ткань органа в этом случае утрачивает свою функцию газообмена между кровью и внешней средой. Поэтому абсцедирующая пневмония относится к достаточно серьезным заболеваниям, требующим как можно более ранней диагностики и тщательно подобранного в индивидуальном порядке лечения.
Причины абсцедирующей пневмонии
Главная причина заболевания – попадание на легочную ткань болезнетворных бактерий из носоглотки и ротовой полости. Это преимущественно золотистый стафилококк, пневмококк, ряд стрептококков, а также клебсиелла пневмонии, которую еще называют палочкой Фридлендера. Наряду с золотистым стрептококком клебсиелла является одним из наиболее частых возбудителей внутрибольничной абсцедирующей пневмонии, поскольку именно эти бактерии – почти неотъемлемая часть флоры медицинских стационаров, к тому же, крайне неохотно поддающаяся лечению распространенными антибиотиками.
Бактерии и иные микроорганизмы, способные вызвать вначале обычную, а затем – и гнойную пневмонию, попадают в легкие следующими путями:
- аспирационным, то есть, путем вдыхания. Такой способ часто встречается у пациентов, страдающих эпилепсией, алкогольной либо наркотической зависимостью, дисфагией, перенесших инсульт и другие заболевания, связанные с нарушением дыхательной функции;
- через кровь или лимфу. Если в организме больного имеется очаг внутреннего воспаления, болезнетворные бактерии разносятся с током крови либо лимфатической жидкости по органам и тканям, вызывая, в частности, и множественные абсцессы легкого. В качестве примеров таких воспалений можно привести глубокий фурункулез, остеомиелит, энцефалит, менингит, эндокардит;
- вследствие опухолевых процессов в паренхиме;
- посредством попадания в легкие инородных тел;
- как результат длительного регулярного употребления препаратов-цитостатиков и глюкокортикоидов.
Кому стоит опасаться в первую очередь: пациенты из группы риска

Помимо больных с зависимостями и заболеваниями, влекущими за собой нарушение дыхательной функции, в группу риска в отношении абсцедирующей пневмонии входят пациенты с:
- сахарным диабетом;
- патологиями крови;
- ВИЧ;
- гастроэзофагеальным рефлюксом;
- пародонтозом;
- хроническими ЛОР-заболеваниями.
В отдельную строку рисков стоит вынести табакокурение в больших количествах на протяжении длительного времени.
Также высок риск получить гнойную пневмонию у пациентов стационаров, особенно, находящихся на инвазивной ИВЛ: интубационная трубка и трахеостома – практически открытые ворота для внутрибольничных инфекций.
Среди детей младенческого возраста специалисты выделяют следующие факторы риска развития гнойной пневмонии:
- недоношенность;
- родовая травма;
- перинатальная асфиксия.
Симптомы абсцедирующей пневмонии
Среди типичных признаков заболевания выделяют:
- повышенную температуру тела – порядка 38-40 градусов;
- слабость и быструю утомляемость;
- ночные профузные поты;
- длительный кашель (постоянный либо приступообразный), при котором выделяется мокрота со специфическим гнойным привкусом;
- по мере развития патологии – появление следов крови в мокроте;
- снижение аппетита и значительную потерю веса;
- затрудненное дыхание, одышку, при которой в процесс дыхания включается дополнительная мускулатура;
- цианоз;
- шумы и хрипы в бронхиальных путях;
- боли в области грудной клетки, которые усиливаются вначале при кашле, а позже – даже при дыхании;
- в тяжелых случаях – спутанность сознания.
У детей абсцедирующая пневмония может сопровождаться болями в животе, рвотой, диареей, судорогами, отеками, тахикардией, а также астматическим синдромом.
Диагностика абсцедирующей пневмонии
Первичный осмотр пациента проводит врач-терапевт или семейный доктор. Он опрашивает больного, аускультирует и простукивает грудную клетку и, если у него появляется подозрение на абсцедирующую пневмонию, направляет пациента к врачу-пульмонологу.
Этот специалист, помимо проведения опроса и осмотра, назначает:
- общий анализ крови, значимыми показателями которого будут уровни лейкоцитов, СОЭ и С-реактивного белка;
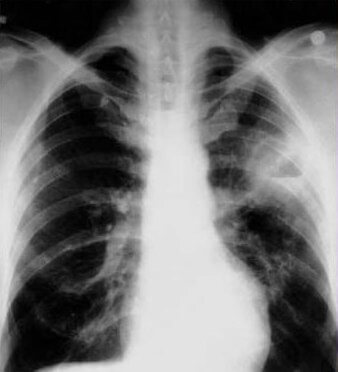
- рентгенографию. Данный метод на сегодняшний день является основополагающим в диагностике гнойного воспаления легких, однако мелкие очаги на таком снимке видны не всегда;
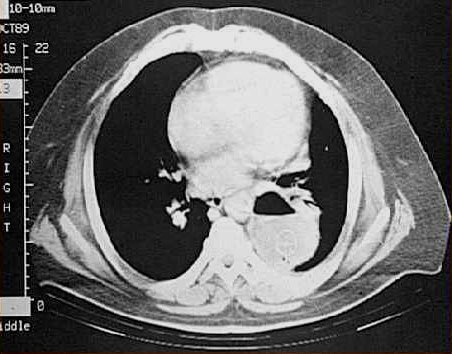
- компьютерную томографию. Этот способ считается более точным и позволяет выявить даже небольшие абсцессы в паренхиме.
Дополнительно назначаются бактериальные посевы мокроты – с целью дифференцировать возбудителя и подобрать адекватные лечебные препараты. В отдельных случаях врач может назначить диагностическую бронхоскопию – для уточнения причин появления и развития абсцедирующей пневмонии.
По результатам исследований подбирается индивидуальная терапия.
Лечение абсцедирующей пневмонии
Еще в начале прошлого столетия это заболевание являлось смертельным практически в 100% случаев. Успешно лечить абсцедирующую пневмонию начали после наступления эры антибактериальных препаратов. И на сегодняшний день антибиотики являются основной терапией при этой патологии.
Подбирать их следует, исходя из выявленного возбудителя, учитывая вероятную возможность резистентности больного к данному ряду препаратов. К сожалению, многие пациенты в рамках самолечения бесконтрольно принимают антибиотики при любом ОРВИ, тем самым снижая чувствительность к ним бактерий.
Отдельного упоминания заслуживают пациенты, у которых диагностирована внутрибольничная абсцедирующая пневмония. Флора, живущая в стационарах, резистентна к большинству распространенных антибиотиков. Поэтому таким пациентам назначаются специальные антибактериальные средства группы резерва с ограниченной сферой применения.
Помимо антибактериальной терапии, в лечении абсцедирующей пневмонии используют:
- противокашлевые и отхаркивающие препараты;
- жаропонижающие лекарственные средства;
- при выявленном возбудителе-стафилококке – введение антистафилококковой плазмы;
- инфузии альбумина – для коррекции белкового баланса;
- процедуры для восстановления водно-солевого баланса;
- мероприятия, направленные на облегчение дыхания, – кислородные маски, НИВЛ, ИВЛ;
- бронхоскопию для удаления мокроты, пункцию либо дренирование очагов воспаления с оперативным удалением гнойной субстанции;
- детям с астматическими проявлениями – ингаляции с беродуалом.
При отсутствии прогресса после курса консервативного лечения врачи вынуждены прибегать к хирургическому вмешательству – удалению пораженной части органа.
Для более быстрого выздоровления пациенту с абседирующей пневмонией рекомендуется соблюдать прописанную врачом диету, употреблять в достаточном количестве белковые продукты, регулярно проветривать помещение и осуществлять влажную уборку.
Облегчить отход мокроты поможет полусидячее положение с приподнятой верхней частью тела, а улучшить дыхание – положение лежа на животе с подложенным под него валиком.
Дополнительно рекомендуется обильное теплое питье и промывание носовых пазух.
Прогноз и профилактика
К сожалению, абсцедирующая пневмония, в отличие от других форм воспаления легких, имеет не слишком позитивный прогноз. Летальность составляет порядка 15-25%. В эту статистику попадают преимущественно пожилые пациенты, больные с хроническими патологиями и дети в возрасте до 2 лет.
В менее негативных случаях течение болезни может закончится как полным выздоровлением, так и осложнениями в виде бронхиальной карциномы, фиброза либо хронического абсцесса пораженного органа.
Специфической профилактики заболевания не существует. Рекомендуется соблюдать правила гигиены, отказаться от вредных привычек, не пропускать прием препаратов, компенсирующих проявления хронических заболеваний, и вести максимально возможный здоровый образ жизни для формирования сильного устойчивого иммунитета.
При отсутствии противопоказаний не лишним мероприятием будет вакцинирование от стрептококка.

